Fracture de la base du 1e métacarpien (base du pouce)
Télécharger le PdfQu’est-ce qu’une fracture de la base du pouce ?
Les fractures du 1er métacarpien sont fréquentes chez le sportif ou le motard.
Les os peuvent, en plus d’être cassés, décalés. On parle alors de fracture déplacée.
Le 1er métacarpien peut être fracturé au niveau de sa base et la fracture peut toucher ou non l’articulation.
Quels sont les symptômes ?
Une douleur, un gonflement (œdème), une impossibilité de bouger le pouce et parfois des déformations de la base du pouce peuvent traduire une fracture du 1er métacarpien.
Comment diagnostiquer une fracture de la base du pouce ?
La radiographie réalisée met en évidence la fracture. La radiographie permet de localiser la fracture en différenciant fracture articulaire multi-fragmentaire (fracture de Rolando) d’une fracture articulaire simple (fracture de Benett).
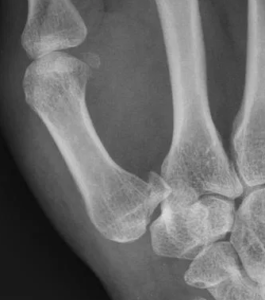
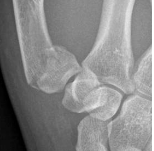
Attention :
Fumer augmente le risque de complications quelque soit le type d’intervention chirurgicale. Arrêter de fumer 4 semaines avant l’intervention et poursuivre le sevrage au minimum 3 mois après diminue ce risque supplémentaire.
Si vous fumez, parlez-en à votre médecin, votre chirurgien ou votre anesthésiste ou appelez la ligne Tabac-Info-Service au 3989 pour vous aider à réduire les risques et mettre toutes les chances de votre côté.
Comment traiter une fracture de la base du pouce ?
Le traitement choisi dépend de plusieurs facteurs :
- le type de fracture (localisation, degrés de déplacement des os, gravité)
- votre âge, votre profession, vos loisirs
- votre main dominante.
Les fractures non déplacées pourront être prises en charge par une immobilisation seule par plâtre ou attelle permettant de maintenir la 1ère commissure ouverte (écart entre le pouce et l’index). On parle de traitement orthopédique.
Pour les fractures déplacées, même si les fragments osseux sont repositionnés et qu’un plâtre est mis en place ensuite, ils auront tendance à re bouger secondairement ou à adopter une mauvaise position avant de consolider, avec un risque de séquelle définitive (fermeture de la 1ère commissure). Ces fractures nécessitent donc une intervention chirurgicale afin de rétablir et de maintenir l’alignement des fragments osseux, ainsi qu’une bonne ouverture de la première commissure. Les fragments osseux sont fixés avec du matériel qui diffère selon le type de fracture (plaque, vis, broches).
L’intervention se déroule au bloc opératoire, sous anesthésie loco-régionale (seul le bras est endormi), en ambulatoire (vous entrez et sortez de l’hôpital le même jour que votre intervention). Les cicatrices réalisées sur le dos de la main mesurent quelques centimètres et dépendent de la nature de la fracture et du matériel nécessaire à la réduction de cette dernière.
L’intervention la plus classique est le brochage selon Iselin (mise en place de 2 broches).
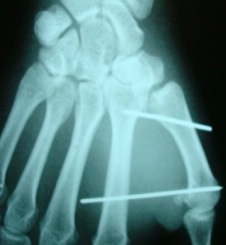
Évolution habituelle
L’attelle commissurale posée pour immobilisation après l’intervention doit être portée en permanence, jour et nuit, pendant 6 semaines.
La kinésithérapie au rythme de plusieurs séances par semaine doit être débutée dès la levée d’immobilisation à la 6eme semaine qui suit l’intervention.
Lorsque des broches ont été utilisées pour maintenir la réduction du foyer de fracture, ces dernières sont retirées lorsque que le foyer de fracture a consolidé (à 6 semaines en moyenne) au cours d’une seconde intervention.
Suivi post-opératoire
Vous serez revu(e) en consultation de contrôle à l’UMPP dans le mois qui suit l’intervention. Plusieurs radiographies de contrôle seront à réaliser au cours du suivi.
La reprise du travail peut être envisagée dès la 6ème semaine en fonction des activités professionnelles.
Si des vis ou une plaque ont été posées, il est souhaitable de prévoir leur ablation au cours d‘une nouvelle intervention chirurgicale environ un an après l’accident. Les garder trop longtemps risque d’abimer les tendons. Cette nouvelle opération est à discuter avec votre chirurgien, en fonction de votre âge et/ou de la gêne éventuellement ressentie.
Risques et complications
Les complications précoces principales liées à l’intervention sont :
- l’hématome nécessitant un glaçage et une surélévation du bras,
- une infection nécessitant une reprise chirurgicale pour lavage de l’articulation et une antibiothérapie,
- un déplacement secondaire si l’os est de mauvaise qualité (ostéoporose) nécessitant une reprise chirurgicale pour une nouvelle ostéosynthèse.
Les complications tardives principales liées à l’intervention sont :
- la raideur et l’algoneurodystrophie nécessitant la réalisation de kinésithérapie,
- l’arthrose nécessitant un traitement médical et/ou chirurgical si résistante au traitement médical bien conduit.
Cette fiche d’information a été rédigée par les chirurgiens de l’équipe Urgences Mains Paris Peupliers (UMPP).
Remise durant votre parcours de soins, elle est destinée à vous aider à mieux comprendre l’information délivrée par votre chirurgien. Il vous a expliqué la maladie dont vous souffrez ou dont il doit faire le diagnostic. Il vous a exposé les différentes modalité et alternatives de prise en charge et les conséquences prévisibles en cas de refus de l’acte proposé.
Vous sont exposées ici les raisons de l’acte pratiqué par votre chirurgien, son déroulement, les conséquences habituelles et les risques fréquents ou graves normalement prévisibles ainsi que les conditions du suivi après examen ou interventions.
Ce document, complémentaire de l’information orale que vous avez reçue, vous permet d’avoir une meilleure connaissance de votre pathologie et une prise de décision partagée avec votre chirurgien.
Il vous est recommandé de lire attentivement.
